

皮脂欠乏症と薬による治療法
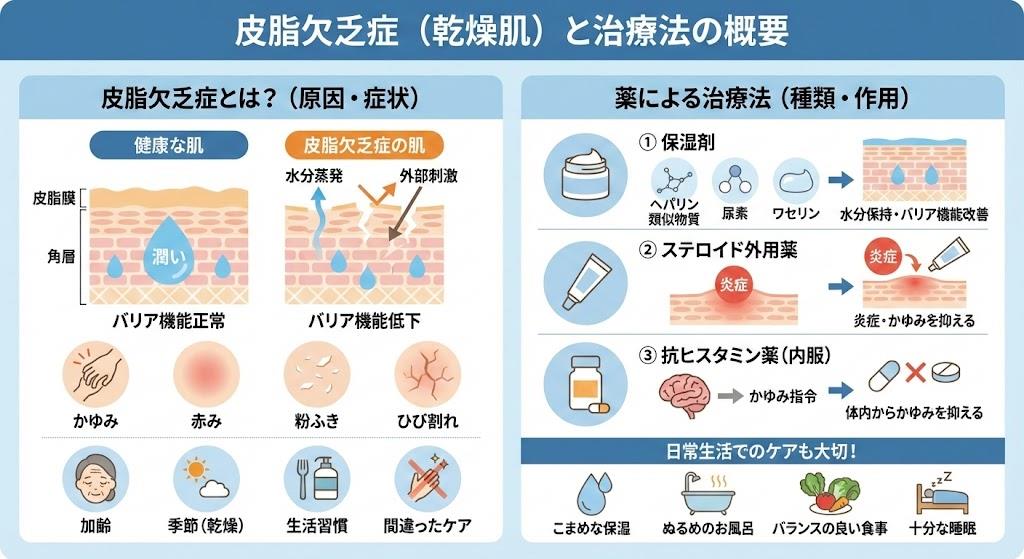
皮脂欠乏症は、皮膚の表面の脂(皮脂)が減少することにより皮膚の水分が減少して生じる疾患です。医学的には「乾皮症」とも呼ばれ、重症化すると皮脂欠乏性湿疹へと進展することがあります。この疾患は特に高齢者や乾燥しやすい季節(秋から冬)に多く見られ、適切な治療と日常生活での対策が重要となります。
皮脂欠乏症の原因と症状の特徴
皮脂欠乏症の主な原因には以下のようなものがあります。
- 加齢による影響:年齢を重ねるにつれて皮脂の分泌量は減少し、40代では20代の約3分の1にまで低下します。これにより皮膚の保湿機能が低下します。
- 季節的要因:空気が乾燥しやすい秋から冬にかけて症状が悪化しやすくなります。
- 生活習慣。
- 過度な洗浄(特に熱いお湯での入浴や強くこする洗い方)
- 暖房の効きすぎによる室内乾燥
- 不適切なスキンケア
- 基礎疾患:アトピー性皮膚炎、糖尿病、腎臓病などの疾患も皮膚の乾燥を引き起こす要因となります。
皮脂欠乏症の典型的な症状
- 皮膚が粉をふいたように白くなる
- 皮膚が乾燥してカサカサしている、ひび割れている
- かゆみを伴う
- 重症化すると網目状の紅斑や地割れ様の亀裂が生じる
特に下腿伸側(すねの前面)に症状が出やすく、上肢外側、腰背部、腹部にも発症することがあります。皮膚科専門医の調査によると、40代以上の5人に1人が皮脂不足による肌の乾燥に悩んでいるとされています。
皮脂欠乏症の治療に使われる保湿剤の種類と選び方
皮脂欠乏症の治療の基本は保湿剤による外用治療です。保湿剤は皮膚にうるおいを与え、水分の蒸発を防ぐ役割を果たします。主な保湿剤の種類と特徴は以下の通りです。
1. ヘパリン類似物質含有製剤
- 代表的な製品:ヒルドイドクリーム・ローション(0.3%)
- 特徴:水分保持能が高く、皮膚のバリア機能を改善する効果がある
- 使用感:クリーム、軟膏、ローション、泡状タイプなど様々な剤形があり、使いやすいものを選べる
- 臨床試験では87.5%の改善率が報告されています
2. 尿素製剤
- 特徴:角質軟化作用があり、硬くなった皮膚を柔らかくする効果がある
- 注意点:刺激性があるため、炎症を起こしている部位や顔面への使用には注意が必要
3. 白色ワセリン
- 特徴:単純な油脂成分で刺激が少なく、水分蒸発を防ぐ効果が高い
- 使用感:べたつきがあるが、保湿効果は高い
4. ガンマ-オリザノール配合製剤
- 代表的な製品:ヒシモア
- 特徴:皮脂腺を活性化し、皮脂の分泌を促進する作用がある
- 使用感:クリームタイプで使いやすい
保湿剤の選び方のポイント。
- 症状の程度や部位に合わせて選ぶ
- 使用感(べたつき具合など)を考慮する
- 刺激性の有無を確認する
- 季節によって使い分ける(冬場はより油分の多いものを選ぶなど)
保湿剤は入浴後、皮膚が温まって水分を含んでいる状態で塗布すると効果的です。塗布量の目安としては、大人の手のひら1杯分(約2g)で両腕または両足に塗る量が適切とされています。
日本皮膚科学会による皮脂欠乏症診療の手引き2021では、保湿剤の適切な使用方法について詳しく解説されています
皮脂欠乏症に対するステロイド外用薬の使用方法と注意点
皮脂欠乏症が悪化して皮脂欠乏性湿疹となった場合、保湿剤のみでは症状の改善が難しいことがあります。そのような場合には、炎症を抑えるためにステロイド外用薬が処方されます。
ステロイド外用薬の種類と強さ
ステロイド外用薬は効力によって5段階(Ⅰ~Ⅴ)に分類されます。
- Ⅴ群(最弱):ヒドロコルチゾン(コルテス、ヒドロコルチゾン)
- Ⅳ群(弱):アルクロメタゾンプロピオン酸エステル(アルメタ)
- Ⅲ群(中):ベタメタゾン吉草酸エステル(リンデロンV)
- Ⅱ群(強):ベタメタゾン酪酸エステルプロピオン酸エステル(アンテベート)
- Ⅰ群(最強):クロベタゾールプロピオン酸エステル(デルモベート)
皮脂欠乏性湿疹の場合、通常は弱いステロイド(Ⅳ~Ⅴ群)から開始し、症状に応じて強さを調整します。具体的な処方例
- 軽度の場合:ロコイド軟膏(ヒドロコルチゾン酪酸エステル)1日1~2回
- 中等度の場合:メサデルム軟膏(デキサメタゾンプロピオン酸エステル)1日1~2回
- 重度の場合:アンテベート軟膏(ベタメタゾン酪酸エステルプロピオン酸エステル)1日1~2回
使用上の注意点
- 塗布量と頻度:医師の指示に従い、適切な量を塗布する(FTU:フィンガーチップユニットを目安に)
- 使用期間:漫然と長期間使用せず、症状が改善したら保湿剤に切り替える
- 副作用への注意:長期使用による皮膚萎縮、毛細血管拡張、ステロイド皮膚症などに注意
- 塗り方:擦り込まず、やさしく塗布する
ステロイド外用薬と保湿剤は通常併用されますが、同時に塗布するのではなく、時間をあけて塗布することが推奨されています(例:ステロイド外用薬を朝、保湿剤を夜)。または、医師の指示によってはステロイド外用薬と保湿剤を混合して処方されることもあります。
皮脂欠乏症に効果的な抗ヒスタミン薬とかゆみ対策
皮脂欠乏症に伴うかゆみが強い場合、抗ヒスタミン薬の内服が処方されることがあります。かゆみを抑えることで掻破による皮膚バリア機能のさらなる破壊を防ぎ、症状の悪化を防止します。
主な抗ヒスタミン薬
- 第二世代抗ヒスタミン薬(眠気が少ない)
- ビラスチン(ビラノア):1回20mg、1日1回
- ルパタジンフマル酸塩(ルパフィン):1回10mg、1日1回
- レボセチリジン塩酸塩(ザイザル):1回5mg、1日1回
- フェキソフェナジン塩酸塩(アレグラ):1回60mg、1日2回
- 第一世代抗ヒスタミン薬(鎮静作用あり)
- クロルフェニラミンマレイン酸塩(アレルギン、ポララミン)
- ジフェンヒドラミン塩酸塩(レスタミン)
抗ヒスタミン薬は、かゆみを感じる神経の興奮を抑制することで症状を緩和します。第二世代抗ヒスタミン薬は眠気などの副作用が少ないため、日中の使用でも支障が少ないという利点があります。一方、第一世代抗ヒスタミン薬は鎮静作用があるため、夜間のかゆみが強い場合に就寝前に服用すると効果的です。
かゆみ対策の生活習慣
薬物療法に加えて、日常生活でのかゆみ対策も重要です。
- 入浴方法の工夫
- 熱いお湯(40℃以上)や長風呂を避ける
- ゴシゴシ洗わず、やさしく洗う
- 石鹸の使用は必要最小限に
- 入浴後は速やかに保湿剤を塗布
- 室内環境の調整
- 加湿器を使用し、適度な湿度(50~60%)を保つ
- エアコンの風が直接当たらないようにする
- 衣類の選択
- 直接肌に触れる衣類は綿など刺激の少ない素材を選ぶ
- ウールや化学繊維は避ける
- 食生活の注意
- アルコールや香辛料などの刺激物は控えめにする
- 十分な水分摂取を心がける
- 掻破の防止
- 爪を短く切る
- 掻きたくなったら冷たいタオルで冷やす
- 就寝時に手袋をする
これらの対策を組み合わせることで、薬物療法の効果を高め、症状の改善につながります。
皮脂欠乏症と皮脂分泌促進薬の最新研究動向
従来の皮脂欠乏症治療は、失われた皮脂を外部から補充する保湿剤が中心でしたが、近年は皮脂の分泌そのものを促進する新しいアプローチの研究が進んでいます。
ガンマ-オリザノール配合製剤の作用機序
2017年に発売された「ヒシモア」に含まれるガンマ-オリザノールは、弱った皮脂腺のはたらきを活性化し、皮脂の分泌を促進する作用があります。これは単に外部から保湿するだけでなく、皮膚自体の保湿機能を回復させるという点で画期的なアプローチです。
研究によれば、加齢により皮脂の分泌量は40代で20代の約3分の1にまで減少しますが、ガンマ-オリザノールは皮脂腺細胞に直接作用して、皮脂産生を促進することが確認されています。
新たな皮脂分泌促進成分の研究
最新の研究では、以下のような成分も皮脂分泌促進効果が期待されています。
- ニコチン酸誘導体:皮膚の血流を改善し、皮脂腺の活性化につながる可能性
- ビタミンD誘導体:皮脂腺細胞の分化を促進する作用
- 植物由来成分:特定のハーブエキスやオイルが皮脂腺を刺激する効果
マイクロバイオーム研究との関連
皮膚常在菌(マイクロバイオーム)と皮脂分泌の関係についても研究が進んでいます。特定の皮膚常在菌が皮脂の質や量に影響を与えることが分かってきており、プロバイオティクス配合の外用薬の開発も進められています。
個別化医療の展望
皮脂欠乏症の治療においても、個人の皮脂分泌量や皮膚状態に合わせた個別化医療の重要性が認識されつつあります。皮脂量を簡便に測定するデバイスの開発や、遺伝子検査による皮脂分泌能の評価など、より精密な診断と治療が可能になりつつあります。
皮脂欠乏症に対する保湿剤の処方実態調査によると、医師の多くが皮脂欠乏症の治療には医療用保湿剤が重要と考えていることが報告されています
これらの新しい研究成果は、従来の対症療法的なアプローチから、より根本的な治療へと皮脂欠乏症の治療法を変えつつあります。今後は、皮脂分泌を促進する薬剤と従来の保湿剤を組み合わせた複合的なアプローチが主流になっていくことが予想されます。