

薬剤過敏症症候群の概要と最新知見
薬剤過敏症症候群の診断基準と臨床像
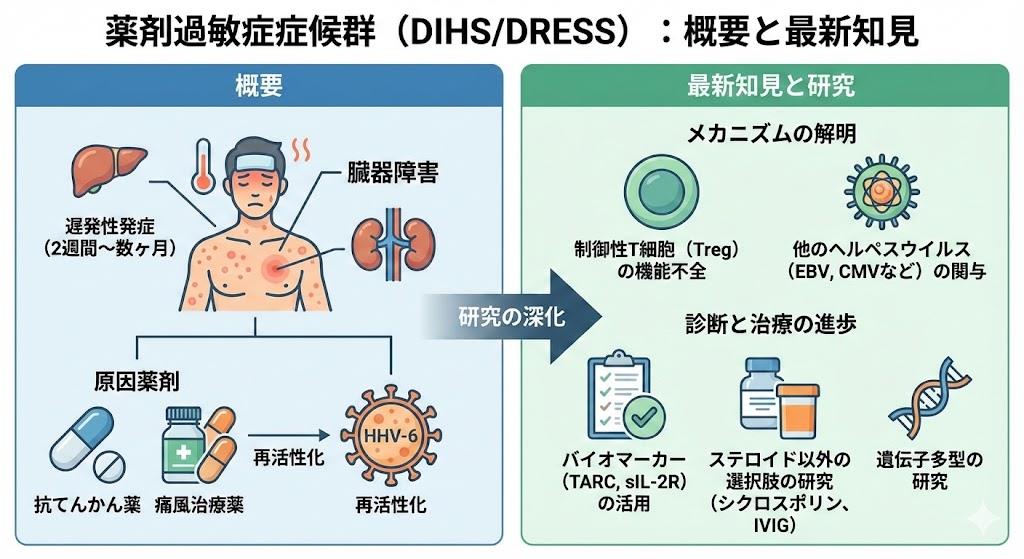
薬剤過敏症症候群(DIHS)の診断には、日本皮膚科学会が2005年に提唱した診断基準が広く用いられています。この診断基準は、典型例と非典型例に分けられており、以下の項目を含んでいます。
- 限られた薬剤投与後に遅発性に生じ、急速に拡大する紅斑
- 原因薬剤中止後も2週間以上遷延する症状
- 38℃以上の発熱
- 肝機能障害
- 血液学的異常(白血球増多、異型リンパ球出現、好酸球増多)
- リンパ節腫脹
- HHV-6の再活性化
典型例では上記7項目すべてを満たし、非典型例では1〜5の項目を満たすことが診断の基準となります。
臨床像としては、顔面の浮腫を伴った融合する紅斑丘疹で始まり、しばしば落屑を伴った紅皮症に移行します。また、紫斑や微小な膿疱を伴うことも特徴的です。
薬剤過敏症症候群の原因薬剤と発症メカニズム
DIHSを引き起こす可能性が高い主な薬剤には以下のようなものがあります。
- 抗てんかん薬:カルバマゼピン、フェニトイン、ラモトリギン、フェノバルビタール、ゾニサミド
- 抗菌薬:ミノサイクリン
- 痛風治療薬:アロプリノール
- 抗リウマチ薬:サラゾスルファピリジン
- その他:ジアフェニルスルホン、メキシレチン
発症メカニズムには、遺伝的要因、薬物代謝、ウイルスの再活性化など、多様な要素が関与しています。特に、HLA型と薬剤アレルギーの関連が注目されており、日本人ではHLA-B58:01とアロプリノール、HLA-A31:01とカルバマゼピンの関連が報告されています。
薬剤過敏症症候群(DIHS)の発症メカニズムに関する詳細な解説
薬剤過敏症症候群の治療戦略と経過観察
DIHSの治療の基本は、原因薬剤の中止とステロイド療法です。治療戦略は以下のようになります。
- 原因薬剤の即時中止
- ステロイド全身投与(プレドニゾロン換算で0.5〜1.0mg/kg/日から開始)
- 支持療法(輸液、解熱剤、抗ヒスタミン薬など)
- 重症例や臓器障害を伴う場合は、ステロイドパルス療法や免疫グロブリン大量静注療法を考慮
ステロイドの減量は慎重に行う必要があり、通常2〜3ヶ月以上かけて漸減します。急激な減量はリバウンドを引き起こす可能性があるため注意が必要です。
経過観察においては、以下の点に注意が必要です。
- ウイルス再活性化のモニタリング(特にHHV-6、CMV、EBV)
- 臓器障害の進行や新たな合併症の出現
- 自己免疫疾患の発症(甲状腺機能異常、1型糖尿病など)
薬剤過敏症症候群における血清TARC値の臨床的意義
近年、DIHSの診断や病勢のモニタリングにおいて、血清TARC(Thymus and Activation-Regulated Chemokine)値の測定が注目されています。TARCは、Th2細胞を誘導するケモカインの一種で、アトピー性皮膚炎などのアレルギー性疾患で上昇することが知られています。
DIHSにおいても、急性期に血清TARC値が著明に上昇し、治療に伴って低下することが報告されています。TARC値の測定は以下の点で有用と考えられています。
- 診断補助:他の薬疹との鑑別
- 病勢評価:治療効果のモニタリング
- 再燃予測:ステロイド減量時の再燃リスクの評価
ただし、TARC値の測定はまだ一般的ではなく、現時点では研究段階にあります。今後、さらなる研究によってその臨床的有用性が確立されることが期待されています。
薬剤過敏症症候群後の合併症と長期フォローアップ
DIHSは急性期を脱した後も、様々な合併症のリスクが高まることが知られています。特に注意すべき合併症には以下のようなものがあります。
- 自己免疫疾患
- 甲状腺機能異常(バセドウ病、橋本病)
- 1型糖尿病
- 全身性エリテマトーデス(SLE)
- 自己免疫性肝炎
- 感染症
- サイトメガロウイルス(CMV)感染症
- ニューモシスチス肺炎
- 臓器障害の遷延
- 間質性肺炎
- 腎機能障害
- 肝機能障害
これらの合併症は、DIHS発症後数ヶ月から数年にわたって発症する可能性があるため、長期的なフォローアップが重要です。
フォローアップにおける注意点。
- 定期的な血液検査(甲状腺機能、血糖値、肝機能、腎機能など)
- 自己抗体検査(抗核抗体、抗GAD抗体など)
- 胸部X線やCTによる肺病変のチェック
- 患者教育(症状の自己観察、早期受診の重要性)
DIHSの長期予後と合併症に関する総説
薬剤過敏症症候群(DIHS)は、その複雑な病態と長期的な影響から、診断時のみならず、発症後も長期にわたる慎重な管理が必要な疾患です。早期診断と適切な治療、そして継続的なフォローアップが患者の予後改善に重要な役割を果たします。
医療従事者の皆様には、DIHSの可能性を常に念頭に置き、疑わしい症例に遭遇した際には速やかに専門医へのコンサルテーションを行うことをお勧めします。また、患者さんへの丁寧な説明と長期的な支援も、この難治性疾患の管理において非常に重要です。
最後に、DIHSの病態解明と治療法の改善に向けて、さらなる研究が進められています。最新の知見を常にアップデートし、より良い患者ケアにつなげていくことが、私たち医療従事者の使命であると言えるでしょう。